
硝子体注射(抗VEGF薬治療)

硝子体注射(抗VEGF薬治療)
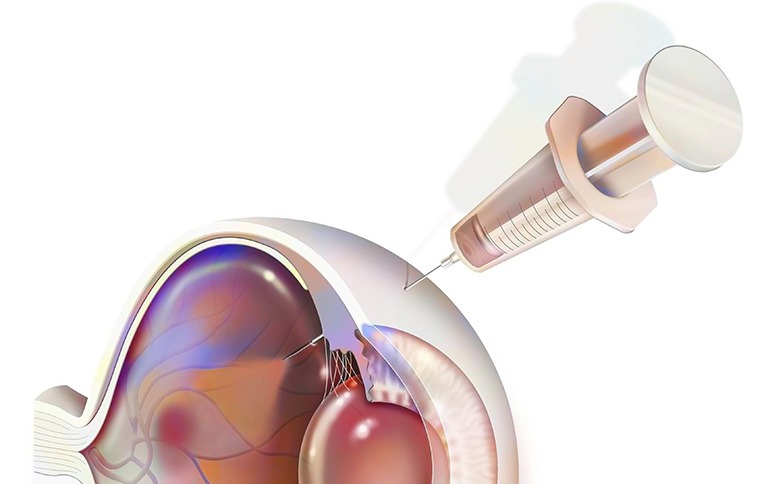
目の一番奥の眼底には、網膜という神経の膜があり、カメラのフィルムの様に映りを左右する大切な膜です。そこには細い血管(毛細血管)が広がっていて、神経細胞に酸素や栄養を供給しています。網膜上に起こる重篤な症状には、血流悪化によって起こる血液成分の漏出や、血流を補おうとして発生する新生血管(異常な血管)などがあり、これらが原因となり網膜の中心にある黄斑(おうはん)に浮腫(むくみ)をきたすことがあります。加齢黄斑変性や網膜静脈閉塞症、糖尿病網膜症などは、黄斑浮腫を伴う代表的な疾患で、ゆがみや中心暗点(真ん中が暗く見える)、視力低下などの症状が出現し、場合によっては失明などの深刻な視力障害につながることがあります。
これらには、眼内のVEGF(Vascular Endothelial Growth Factor:血管内皮増殖因子)と呼ばれるタンパク質の働きが関わっているとされています。VEGFは新生血管の発生伸展の促進ならびに血管透過性の亢進作用を有しています。
抗VEGF薬治療は、このVEGFの働きを抑える薬剤を眼球内に直接注射することで、新生血管の増殖を抑制し、血液成分の漏出を防ぎます。適応症としては加齢黄斑変性症、糖尿病黄斑浮腫、網膜静脈閉塞症、近視性脈絡膜新生血管、血管新生緑内障などがあり、当院では、症状の程度や状態により、薬剤を使い分けています。
抗VEGF薬による硝子体注射は、心身の負担が少ない治療法であり、高い効果が期待できます。ただし、疾患と進行度が同じ場合でも、効果の出方には個人差があります。
注射の頻度は、薬剤の種類、疾患の状態や症状などによって変わりますので、効果をしっかり評価しながら治療を進めることが重要です。
「黄斑」は網膜の中でも視野の中心か所にあたり、ものを見るときに重要な役割を担う大切な部分です。日本人の加齢黄斑変性症は、網膜の下層にある脈絡膜(みゃくらくまく)に異常な血管(新生血管)ができて発症します。この新生血管は脆弱な為、破れて出血したり、血液成分が漏れたりすると、黄斑部がむくみ視力低下をきたします。発症すると視野の中心が黒または灰色に見えたり(中心暗点)、ものが歪んで見えたり(変視症)、色が分からなくなる色覚異常が現れることもあります。
ご高齢の方に多くみられる疾患で、50歳を過ぎたころから発症リスクが高まるとされているほか、喫煙もリスク要因として挙げられています。進行する疾患で、放置していると、光の有無は分かっても文字などが読めない社会的失明という状態になり、自立した日常生活を送るのが困難になる可能性もあります。早期発見が重要な疾患です。症状を自覚したら直ぐに受診してください。
治療は進行抑制が期待できる抗VEGF薬治療が有効です。また栄養バランスの良い食事を心がけることも大切で、病気の発生や老化を防ぐ抗酸化作用の高いルテイン・ゼアキサンチン(網膜に含まれる黄色素)のサプリメントの摂取も推奨されています。
眼表面の角膜から目の一番奥にある網膜までの長さを眼軸長といい、この長さが通常より伸びてしまうと網膜にピントが合わない強い近視(強度近視)になります。強度近視になると眼軸長の伸長にともなって網膜の下層にある脈絡膜も引き伸ばされ、そこから新生血管が発生することがあります。この新生血管は非常にもろく、破れて出血を起こしたり、血液成分の漏出によって黄斑に浮腫を起こし、見る機能を障害します。
このように眼底組織に異常が生じた強度近視を病的(悪性)近視といい、脈絡膜に新生血管をともなう病態を近視性脈絡膜新生血管といいます。
黄斑に障害が及ぶと視力低下、ものが歪む、視界の中心が暗くなる、視界のコントラストが低下するといった症状が現れます。
治療は、眼底に障害が及んでいない強度近視の段階では、基本的に経過観察となりますが、病的(悪性)近視へと進展した場合は、その障害の内容に応じた治療が必要になります。脈絡膜新生血管に対しては、新生血管の退縮と血液成分の漏出抑制が期待できる抗VEGF薬治療が有効です。
網膜静脈閉塞症は、網膜の静脈が詰まって血液が滞り、網膜出血や網膜浮腫を引き起こす疾患です。糖尿病網膜症と並んで眼底出血をきたす代表的な網膜硝子体疾患で、50歳以上の方に起こりやすく、動脈硬化や高血圧との関連性が高いと考えられています。
網膜静脈の分枝が閉塞する網膜静脈分枝閉塞症と、視神経内で網膜静脈が閉塞する網膜中心静脈閉塞症の二つのタイプがあり、網膜静脈分枝閉塞症は、網膜静脈の一部に血流障害が発生し、網膜に出血や浮腫を起こします。一方、網膜中心静脈閉塞症は、網膜の大部分に出血が広がり、この状態が続くと視力の回復が困難になったり、血管新生緑内障を引き起こしたりすることがあります。
症状の重さは血流の閉塞範囲や浮腫の位置などによって異なりますが、見るために重要な黄斑に発症すると、著しい視力低下、視野の一部の欠け、急な目のかすみ、ものが歪むなどの症状が現れます。
治療は、症状があまり現れていないケースでは、血流を改善する内服薬を処方して経過を観察します。網膜や黄斑に生じた浮腫の治療には、抗VEGF薬治療とレーザー光凝固術が有効です。とくに抗VEGF薬治療は、網膜や黄斑にダメージを与えることなく浮腫の改善を促すことが可能です。進行すると失明に至る可能性のある疾患なので、早期発見・早期治療が重要です。
糖尿病網膜症は、糖尿病腎症、糖尿病神経障害と並ぶ糖尿病の三大合併症の一つで、糖尿病黄斑浮腫は糖尿病網膜症に合併して起こる病態です。
糖尿病によって血液中の糖分が高い状態が続くと、血管壁がもろくなり、網膜毛細血管から血液や血漿成分が漏出したり、血管閉塞や血管の壁に瘤(こぶ)を作ったりといった障害が生じてきます。さらに血流が悪化すると、詰まってしまった血管を補おうと新生血管が発生し、伸長しながら出血や血漿成分の漏出を繰り返していきます。視野の中心に位置する黄斑にまで及んだ場合、黄斑浮腫と呼ばれるむくみが発生し、深刻な視力障害が起こってきます。これが糖尿病黄斑浮腫です。
視界がかすんで見える“かすみ目”が最も多い症状で、細部が認識できなくなり、文字が読めなくなることもあります。また、視力低下や、ものが歪んで見える変視症、色が不鮮明になるコントラスト感度低下などを起こすこともあります。
治療は血糖値(血液中の糖分濃度)をコントロールする糖尿病治療が基本となりますが、新生血管が発生している場合には、眼科でその成長を抑制する治療が必要になります。一般的には、抗VEGF薬治療やレーザー光凝固術により新生血管を退縮させ、浮腫の改善を促す治療を行います。
治療は、針を刺しても問題のない白目部分(黒目から何ミリと範囲が決まっています)に注射で薬剤を注入するだけなので、あまり時間はかかりません。眼球に針を刺すこと自体に抵抗感を持たれる方がほとんどだと思いますが、通常の採血や注射で使用する注射針より格段に細いものを使い、刺した針の穴もすぐに塞がりますので心配はありません。
麻酔薬を点眼し、目の周囲と、目の表面を洗浄・消毒します。
器具を使って瞼(まぶた)を開きます。
細い注射針で抗VEGF薬を白目部分に注入します。
注射は短時間で終了します。
眼軟膏を入れ、1日眼帯をします。眼帯は翌日の診察の際はずれます。
治療スケジュールは3~4か月の導入期と、それ以降の維持期に分けられます。導入期では月1回の頻度で薬剤を注射します。その後の維持期では、月1回の頻度で受診していただき、視力検査・眼底検査・患部の光干渉断層撮影などにより病変部や視機能の変化を観察して、状態を判断します。追加の注射が必要であれば治療を継続します。
頻度は極めて稀ですが、硝子体注射の傷口から細菌が入り眼内炎という感染症を起こすことが報告されています。眼内炎は一旦発症すると重篤な視力障害を引き起こす可能性があります。そこで感染症を予防するために、硝子体注射前の洗浄・消毒、注射後の抗生剤点眼などを行います。
TOP